Як намагатися одужати, якщо у вас затяжні симптоми COVID-19
29.08.2021
Вітаміни для шкіри обличчя та вічної молодості
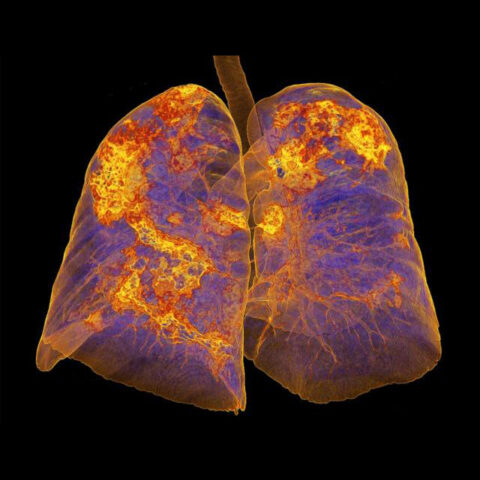
02.10.2024Пошкодження легенів на все життя: серйозне ускладнення COVID-19, яке може вразити людей у віці 20+
- Важкі випадки COVID-19 можуть спричинити тривале пошкодження легенів, що може вимагати хірургічного втручання або навіть пересадки органу.
- Хоча більшість смертей від COVID-19 сталися у людей старшого віку, випадки фіброзу показують, що навіть молоді люди, які пережили хворобу, можуть мати тривалі ускладнення.
- 20-річній людині з Чікаго, яка перенесла COVID-19, пересадили легені, що було необхідно для лікування стану, яке зараз називається постковідним фіброзом.
Вся інформація та статистичні дані базуються на загальнодоступних відомостях на момент публікації. Деяка інформація може бути застарілою. Відвідайте наш коронавірусний центр та слідкуйте за нашою сторінкою оновлень у режимі реального часу, щоб отримати найсвіжішу інформацію про пандемію COVID-19.
Понад 3,8 мільйона людей у всьому світі одужали від COVID-19. Проте останні випадки показують, що навіть ті, хто одужує, все ще можуть бути під загрозою тривалих проблем зі здоров’ям.
Незважаючи на те, що перші звіти про коронавірус свідчать про те, що молоді люди знаходяться під меншим ризиком серйозних ускладнень від COVID-19, нещодавні висновки суперечать цьому переконанню.
Зовсім нещодавно 20-річна особа з Чикаго, яка перенесла COVID-19, отримала нові легені в результаті трансплантації, що було необхідно для лікування стану, який зараз називається постковідним фіброзом.
Відомо ще про дві трансплантації легенів після COVID-19 у пацієнтів з фіброзом після COVID: одна була в Китаї, а інша у Відні.
Хоча очікується, що пацієнт з Чикаго повністю одужає, це ще один серйозний довготривалий ефект вірусу, про який люди повинні знати.
Що таке постковідний фіброз?
“Дірки в легенях, ймовірно, свідчать про стан, який отримав назву “постковідний фіброз”, відомий також як пост-ARDS [гострий респіраторний дистрес-синдром] фіброз,-сказав Д-р Лорі Шах, пульмонолог-трансплантолог з Нью-Йоркського пресвітеріанського медичного центру Ірвінга Колумбійського університету.
ГРДС виникає, коли рідина накопичується в крихітних повітряних мішечках у легенях, які називаються альвеолами. Це зменшує вміст кисню в крові та позбавляє органи кисню, що може призвести до їх функціональної недостатності.
Постковідний фіброз, за словами Шах, визначається як необоротне пошкодження легенів і може призвести до серйозних функціональних обмежень у пацієнтів, таких як кашель, задишка та потреба в кисні.
Іноді, як і в цьому конкретному випадку в Чикаго, пошкодження настільки великі, що пацієнту може знадобитися пересадка легенів.
Що викликає постковідний фіброз?
Постковідний фіброз може бути викликаний цілою сукупністю факторів.
За словами Д-ра Закарі Кона, хірурга, директора відділення з трансплантації легенів Інституту трансплантації Нью -Йоркського університету в Лангоні, можливо, коронавірус змушує імунну систему утворювати тромби, які потім перешкоджають надходженню крові до певних сегментів легенів.
Інша можливість, за його словами, полягає в тому, що імунна відповідь організму на вірус створює запальні омертвілі ділянки, які викликають утворення згустків в судинах на рівні капілярів.
В результаті обох випадків частина легені гине, утворюючи дірки в легенях.
Хто в зоні ризику?
Простіше кажучи, ми ще не знаємо.
“Існують анекдотичні докази того, що деякі групи мають більший ризик розвитку важкої форми COVID-19, ніж інші”,- каже Кон. “Загалом, майже всі хворі на COVID-19, матимуть легкі симптоми. Насправді багато з них будуть повністю асимптоматичними. І лише у кількох хвороба протікатиме у важкій формі».
Кон додав, що мова йде про госпіталізованих пацієнтів.
Одну підгрупу госпіталізованих пацієнтів поміщають на апарати штучної вентиляції легенів, а іншу – на апарат ЕКМО (екстракорпоральна мембранна оксигенація), яка перекачує і насичує кров пацієнта киснем.
“Чим важче ви хворієте в підгрупі, тим вище ймовірність [постковідного фіброзу]”,-сказав він.
“Ми знаємо, як COVID-19 впливає на легені та дихальні шляхи”,-сказав Д-р Бушра Міна, керівник відділу легеневої медицини лікарні Ленокс-Хілл в Нью-Йорку. «Більшість пацієнтів повністю одужали з такими елементами, як залишковий кашель і задишка. Але певна група населення має надмірне ураження легенів, і для деяких з них це закінчується фіброзом легенів».
Ця пацієнтка з трансплантацією легенів з Чикаго до операції була 2 місяці на апараті ШВЛ та ЕКМО.
За даними «The Lancet», у статті під назвою “Легеневий фіброз як наслідок COVID-19: Заклик до зброї?”, перша серія госпіталізованих пацієнтів у місті Ухань, Китай, показала, що 26 відсотків потребували інтенсивної терапії, а у 61 відсотка розвинувся ГРДС.
«Легеневий фіброз може розвинутися або після хронічного запалення, або як первинний, генетично обумовлений і віковий фібропроліферативний процес»,-повідомляє The Lancet.
Наявні дані показують, що у близько 40 відсотків хворих на COVID-19 розвивається ГРДС і у 20 відсотків з них – у важкій формі.
«На даний момент, – додала Міла, – немає однозначної відповіді, чому одні люди одужали, а інші мали серйозні пошкодження легенів. Ще рано говорити “.
Інші тривалі наслідки
Хоча більшість смертей від COVID-19 сталися у людей старшого віку, ці випадки фіброзу показують, що навіть ті, хто пережив хворобу, можуть мати тривалі ускладнення.
Станом на 10 червня більшість смертей від COVID-19 припадає на людей старше 85 років.
За даними Центру контролю та профілактики захворюваності (CDC), кількість смертей все ще сильно залежить від віку. Але те, до чого готує себе медична спільнота,- це випадки одужання, що демонструють довготривалі пошкодження, такі як постковідний фіброз.
Деякі інші наслідки включають:
- ГРДС
- синдром після інтенсивної терапії
- тривалий вплив на нирки, серце та мозок
Підсумок
Необхідно серйозно поставитися до заходів безпеки та профілактики щодо COVID-19.
Після відкриття підприємств та громадських закладів 21 штат повідомляє про збільшення числа підтверджених випадків COVID-19.
Заходи, яких можна вжити, щоб продовжити мінімізувати вразливість та ризик :
- носити маски в громадських місцях
- частіше мити руки
- дотримуватися фізичного дистанціювання
З дотриманням цих заходів ймовірність поширення COVID-19 різко падає. Нам усім потрібно зробити свою частину, щоб вірус продовжував уповільнювати своє поширення.
Що ми знаємо про довготривалі наслідки COVID-19
- Пацієнти з COVID-19, у яких розвинувся гострий респіраторний дистрес-синдром (ГРДС), могли мати більший ризик тривалих проблем зі здоров’ям.
- Крім того, люди, які потребують інтенсивної терапії, піддаються підвищеному ризику таких психічних проблем, як посттравматичний стресовий розлад (ПТСР), тривожність та депресія.
- Порушення функції легенів, спричинене інфекцією SARS-CoV-2, може негативно вплинути на інші органи, такі як серце, нирки та мозок, що може мати значний вплив на здоров’я, яке може тривати після перенесеної інфекції.
Вся інформація та статистичні дані базуються на загальнодоступних відомостях на момент публікації. Деяка інформація може бути застарілою. Відвідайте наш коронавірусний центр та слідкуйте за нашою сторінкою оновлень у режимі реального часу, щоб отримати найсвіжішу інформацію про пандемію COVID-19.
Симптоми COVID-19 добре відомі, і для порятунку життів використовується цілий ряд лікувальних заходів. Проте набагато менше відомо про те, що відбувається після одужання.
Чи люди, які перехворіли на COVID-19, мають турбуватися про своє подальше здоров’я?
«У пацієнтів з гострим респіраторним дистрес-синдромом (ГРДС), який часто зустрічається при важкій формы COVID-19, іноді також розвиваються необоротні ушкодження легенів або фіброз»,- повідомив «Healthline» Д-р Ендрю Мартін, голова відділу легеневої медицини Центру серця та легенів «Дебора» у Браунз-Міллс, Нью –Джерсі.
Респіраторні інфекції можуть пошкодити легені
“Вірусні респіраторні інфекції можуть призвести до будь-яких наслідків від простого кашлю, який триває кілька тижнів чи місяців, до повноцінного хронічного бронхо-обструктивного синдрому чи астми”,- каже Мартін.
Він додав, що при важкій респіраторній інфекції процес одужання може бути тривалим з загальним збільшенням задишки – навіть після того, як функція легенів нормалізується.
Крім того, у хворих на COVID-19, у яких розвинувся ГРДС, потенційно небезпечна для життя травма легенів, яка може потребувати лікування у відділенні інтенсивної терапії, мають більший ризик тривалих проблем зі здоров’ям.
Хто знаходиться під більшим ризиком ризикує?
Не всі, хто переніс COVID-19, мають однаковий ризик довготривалих наслідків від інфекції SARS-CoV-2.
Під найбільшим ризиком знаходяться “люди віком від 65 років, люди, які проживають у будинку для престарілих або установах тривалого догляду, люди з хронічними захворюваннями легенів, серця, нирок та печінки”,- каже Д-р Гарі Вайнштайн, лікар-пульмонолог/реаніматолог Техаської пресвітеріанської лікарні Даллас (Texas Health Dallas). Крім того, він сказав, що інші люди, які можуть опинитися в групі ризику, – це люди з ослабленою імунною системою та з патологічним ожирінням або діабетом.
Вайнштейн додав, що пацієнти з важкою формою COVID-19 можуть стикнутися з певними проблеми зі здоров’ям.
Він сказав, що деяким пацієнтам доведеться боротися з пневмонією або гострою ГРВІ, і що багатьом може знадобитися кисень. Крім того, залежно від тривалості хвороби, багато людей будуть відчувати значне виснаження, фізичну слабкість, безсилля і можуть потребувати интенсивної реабілітації.
«І нарешті, пацієнти з легеневою недостатністю часто мають збій або дисфункцію інших своїх органів, таких як нирки, серце та мозок», – підкреслив Вайнштайн. Проте «Пацієнти з легкими симптомами одужають швидше і рідше потребуватимуть кисню, але, швидше за все, відчуватимуть слабкість і втому».
Синдром наслідків інтенсивної терапії
Хоча поміщення пацієнтів з важкими формами захворюваннями у відділення інтенсивної терапії лікарні може врятувати їм життя, воно також може викликати серйозні наслідки для здоров’я.
Як правило, люди після інтенсивної терапії знаходяться під підвищеним ризиком проблем з психічним здоров’ям, таких як посттравматичний стресовий розлад (ПТСР), тривога та депресія, повідомляє медичний центр Вейл Корнелл в Нью-Йорку. Вони також можуть мати значні когнітивні порушення та обмежені фізичні можливості.
Поняття синдрому наслідків інтенсивної терапії (PICS) використовується для опису пацієнтів, які пережили важку форму хвороби з застосуванням інтенсивної терапії, необхідної для їх виживання. Пацієнти можуть мати комбінацію фізичних порушень, когнітивних порушень та психічних розладів “, – пояснив Вайнштайн. «Фізичні порушення, які можуть виникнути, включають слабкість та недоїдання. Когнітивні порушення можуть включати зниження пам’яті, зниження уваги, зниження розумової гостроти чи здатності вирішувати проблеми ».
COVID-19 може вплинути на стовбур головного мозку
“Деякі дані, які ми отримуємо зараз з китайських досліджень, одне з яких було нещодавно опубліковане в JAMA Neurology, показали, що 36,4 відсотка пацієнтів мали неврологічні проблеми”, – сказала Д-р Шері Деван, нейрохірург з Центральної лікарні Північно -Західної медицини ДюПейдж у Вінфілді, штат Іллінойс. «В одній з оглядових статей, яка вийшла наприкінці лютого, обговорювалась можливість потрапляння вірусу в нюхові нейрони, через нюхову цибулину та в мозок».
Деван сказав, що одна з теорій полягала в тому, що COVID-19 може впливати на довгастий мозок (стовбур мозку), який контролює нашу серцево-дихальну систему. “Отже, таким чином інфекція вражає не тільки на легені, коли пацієнти не можуть нормально дихати, але й впливає на медулярні нейрони, які контролюють наше дихання. Це одна з перших статей, яка вказує на це ».
Але вона підкреслила, що даних ще недостатньо, щоб знати, які довготривалі наслідки це може мати. Деван каже, що було б корисно подивитися, що взагалі відомо про пошкодження цієї області.
“Зараз важко щось сказати без даних, однак пацієнти, які перенесли інсульт стовбура головного мозку, не пов’язують його з вірусом і дивляться на пошкодження стовбура головного мозку – деякі з цих пацієнтів дійсно потребуватимуть тривалої трахеостомія, щоб дихати “, – пояснила вона. “Але з даними, що надходять, ми не знаємо напевно, і деякі дані з Китаю не обов’язково цілісні, лише час покаже, якими будуть довготривалі наслідки”.
Підсумок
COVID-19 може бути серйозним захворюванням, особливо у людей старше 60 років або у людей з хронічними захворюваннями, такими як діабет та серцево-судинні розлади.
Порушення функції легенів, спричинене інфекцією SARS-CoV-2, може негативно вплинути і на інші органи, такі як серце, нирки та мозок зі значним впливом на здоров’я, що може залишитися після одужання від інфекції.
Експерти стверджують, що перебування у відділенні інтенсивної терапії може викликати синдром наслідків інтенсивної терапії, який включає зниження фізичних здібностей та когнітивні розлади. Крім того, коронавірус може вразити частину мозку, задіяного у диханні та кровообігу з поки що невідомими наслідками.
Що потрібно знати про PMIS, синдром, пов’язаний з COVID-19, що вражає дітей
- COVID-19 – це респіраторне захворювання, але PMIS (відомий також як багатосистемний запальний синдром у дітей або MIS-C) вражає органи та судини.
- Не всі діти з PMIS хворіли на COVID-19, хоча у багатьох з них тест показав позитивний результат або були виявлені антитіла до коронавірусу.
- Діти становлять близько 1,7 відсотка випадків захворювання на COVID-19 у США.
Вся інформація та статистичні дані базуються на загальнодоступних відомостях на момент публікації. Деяка інформація може бути застарілою. Відвідайте наш коронавірусний центр та слідкуйте за нашою сторінкою оновлень у режимі реального часу, щоб отримати найсвіжішу інформацію про пандемію COVID-19.
Батьки по всій країні уважно стежать за своїми дітьми на предмет цього рідкісного синдрому, пов’язаного з COVID-19.
Перший сигнал щодо цього синдрому був зареєстрований лише кілька тижнів тому, але зараз медичні спеціалісти по всьому світу попереджають, що батькам належить слідкувати за симптомами дитячого багатосистемного запального синдрому (PMIS).
Діти з PMIS переживають імунну відповідь, яка впливає на кровоносні судини та артерії і призводить до запалення, яке може спричинити пошкодження серця.
Хоча і рідко, але цей стан спостерігається у дітей по всьому світу. Сьогодні мер Нью-Йорка Білл де Блазіо повідомив, що Центри з контролю та профілактики захворювань (CDC) підтвердили 145 випадків синдрому пов’язаного з COVID-19.
Що таке PMIS?
COVID-19 – це респіраторне захворювання, але PMIS (відомий також як багатосистемний запальний синдром у дітей або MIS-C) вражає органи та судини.
Відомо, що на відміну від COVID-19 PMIS не заразний.
Симптоми PMIS подібні до хвороби Кавасакі, яка характеризується запаленням кровоносних судин та синдромом токсичного шоку.
Ці симптоми включають:
- висока температура, яка триває більше 5 днів і продовжує підвищуватися
- сильний біль у животі, блювота або діарея
- почервоніння очей
- шкірний висип
- зміна кольору шкіри, що може стати блідим, плямистим чи синім
- труднощі з годуванням чи дитина надто слабка, щоб пити
- утруднене дихання або прискорене дихання
- біль у грудях або прискорене серцебиття
- сплутаність свідомості, дратівливість або млявість
Д-р Роберта ДеБіасі, завідувач відділенням інфекційних захворювань у Дитячій Національній лікарні у Вашингтоні, округ Колумбія, пояснює, що наступні симптоми повинні послати тривожний сигнал батькам:
- набряклі і почервонілі руки і стопи
- почервонілі або потріскані губи чи язик
- збільшені лімфатичні вузли на шиї
Кавасакі, синдром токсичного шоку, та PMIS
Хвороба Кавасакі призводить до запалення артерій і може пошкодити серце. Вона зазвичай зустрічається у дітей віком до 5 років. ЇЇ можна вилікувати за умови виявлення до того, як вона спричинить довготривалі наслідки, такі як ушкодження серця.
Хвороба Кавасакі – найпоширеніша причина серцевих захворювань у дітей. Шоковий синдром хвороби Кавасакі (KDSS) діагностують у дітей з цим захворюванням, які страждають на гіпотонію чи низький кров’яний тиск.
Бактеріальна інфекція викликає синдром токсичного шоку. Він має симптоми, подібні до хвороби Кавасакі, але у них різні методи лікування.
PMIS – це постінфекційний синдром, тож він не заразний, – зазначає Д-р Чарльз Л. Шлейн, голова педіатричного відділення дитячого медичного центру Стівена та Олександри Коен у Нью -Йорку.
Це також означає, що синдром розвивається після того, як COVID-19, ймовірно, минув.
Зв’язок з COVID
” Між PMIS і COVID-19 існує тісний зв’язок, як часовий, так і географічний”,- заявили «Healthline» Д-р Сем Домінгес та Д-р Шон О’Лірі, спеціалісти з дитячих інфекційних захворювань Дитячої Лікарні Колорадо.
“Між ними існує сугестивний зв’язок. Проте це нова ситуація і вона змінюється, і ми продовжуємо відстежувати та дізнаватися більше про це “, – кажуть вони.
Кількість дітей з PMIS, які також хворі на COVID-19, а також той факт, що багато дітей з PMIS живуть у районах, уражених новим коронавірусом, виявились достатнім доказом їх зв’язку для Д-ра Лорен Хендерсон, ревматолога з Бостонської дитячої лікарні.
“Існує чіткий тимчасовий зв’язок між PMIS у дітей та COVID-19”,- сказала вона «Healthline».
Цей новий синдром виник в той же час, коли світом шириться COVID-19, що робить великою ймовірністю їх зв’язок, погоджується ДеБіасі.
Точне визначення PMIS
Раніше вважалося, що COVID-19 не вражає дітей так часто або так серйозно, як дорослих.
“Нам досі незрозуміло, чому COVID-19 загалом не впливає на дітей, порівняно з дорослими”,- заявив Шлейн «Healthline». “Нам також незрозуміло, чому з’являється цей постінфекційний синдром, подібний до хвороби Кавасакі”.
У більшості дітей COVID-19 протікає або безсимптомно, або з легкими симптомами. Деяких дітей госпіталізували, деякі померли від вірусу, але трапляється рідко, зазначають Домінгес та О’Лірі.
Діти становлять близько 1,7 відсотка випадків зараження COVID-19 у США.
Дослідження 13 травня, опубліковане в «The Lancet», містить дані про дослідження груп дітей, а саме у Сполученому Королівстві та Італії, які пережили PMIS.
У Сполучених Штатах дітей з симптомами PMIS виявили щонайменше в 17 штатах та Вашингтоні. У Нью-Йорку 55 із 100 встановлених випадків були у дітей з позитивним тестом на COVID-19 чи антитілами до вірусу.
У більшості педіатричних пацієнтів, які перенесли COVID-19, PMIS не розвивався, зазначає ДеБіасі. У її лікарні було більше 275 дітей з симптомами, які мали позитивний тест на COVID-19. З них лише п’ятеро дітей відповідали критеріям PMIS.
Лікарі діляться інструкціями щодо того, як лікувати дітей з PMIS. 14 травня CDC поширив заяву про визнання цього стану.
Діагностика та лікування PMIS
Для діагностики PMIS лікарі поєднують клінічні та лабораторні дослідження. Іноді вони роблять рентгенологічні обстеження.
“Важко сказати, чи має дитина PMIS, судячи лише по підвищеній температурі і висипу, тому що багато інших інфекцій можуть викликати високу температуру та висип”, – сказала Хендерсон.
Ось чому важливо звернутися до лікаря, якщо у вашої дитини проявляються ці симптоми.
Шлейн каже, що PMIS лікується – на відміну від COVID-19, який не піддається прямому лікуванню.
В більшості випадків лікарі лікуватимуть PMIS внутрішньовенним (IV) імуноглобуліном та аспірином. Також можна використовувати стероїди, – каже Д-р Одрі Р. Одом Джон, керівник відділу дитячих інфекційних захворювань Дитячої Лікарні Філадельфії.
Діти з PMIS зазвичай також потребують перебування у відділеннях інтенсивної терапії, часто для підтримки артеріального тиску. “Своєчасне виявлення цієї хвороби може, швидше за все, призвести до кращих результатів”, – сказали Домінгес та О’Лірі.
Багато дітей йдуть додому здоровими після лікування. Але запущені випадки мають більшу ймовірність тривалих проблем у дітей, додає Шлейн.
“Часто лихоманка зникає в день початку лікування, а порушення функції серця зазвичай полегшуються протягом кількох днів, і все проходить дуже добре”, – сказав Джон.
Однак необхідно уважно стежити за дітьми, щоб оцінити довготривалі ризики.
COVID-19 у дітей
Згідно з дослідженням JAMA Pediatrics, діти та молоді люди знаходяться під більшим ризиком серйозних ускладнень, спричинених COVID-19, ніж вважалося раніше, а ті, хто має супутні хронічні хвороби, ризикують ще більше.
В дослідженні задокументовані важкі форми COVID-19 у дітей в Північній Америці, але воно не охоплює випадки PMIS. Стаття була написана ще до опису PMIS.
У дослідженні взяли участь 48 дітей, які лікувалися від COVID-19 протягом 3 тижнів в березні та квітні. Більше 80 відсотків з них мали хронічні захворювання, такі як діабет, ожиріння або пригнічення імунітету.
З них 40 % користувались технічною підтримкою через затримку в розвитку чи генетичні аномалії.
Більше 20 відсотків дітей зазнали збої в функціонуванні більше ніж двох органів, і майже 40 відсотків потребували апаратів штучної вентиляції легенів та ендотрахеальних трубок.
Наприкінці дослідження близько 33 відсотків з них все ще були госпіталізовані з вірусом. Двоє дітей померли.
ДеБіасі каже, що дослідники вивчають, які супутні умови, а також які расові, етнічні та генетичні особливості можуть ускладнювати перебіг COVID-19.
“Нам потрібно більше вивчати різні штами вірусу, поширені в США, Європі та Китаї, і зрозуміти, чи вірус суттєво змінюється, і, якщо так, чи це має пов’язано будь-яким чином з видами захворювань, які ми спостерігаємо “, – каже ДеБіясі.
Що робити
Якщо у вашої дитини є ознаки важкої форми COVID-19 або PMIS, зверніться до лікаря.
“Батьки повинні звернутися до свого дільничного терапевта, але якщо симптоми здаються серйозними, вони повинні доставити дитину до відділення невідкладної допомоги”, – радить ДеБіясі.
“Ми не хочемо, щоб батьки панікували”, – додає ДеБіясі. «Ми вважаємо, що переважна більшість дітей матиме легкі симптоми цієї інфекції, але батькам слід довіряти своїм інстинктам. Якщо [вони] відчувають, що їхня дитина дуже хвора, їм не слід відкладати звернення за допомогою через переконання, що діти не можуть важко захворіти при цій інфекції ».
«Хоча PMIS дуже страшний, ми щодня дізнаємося все більше про нього», – додав Д-р Стівен Хорвіц, асистент кафедри педіатрії в Ратгерській медичній школі Роберта Вуда Джонсона.
В даний час він працює з Бостонською дитячою лікарнею та центрами з контролю та профілактики захворювань над національним багатоцентровим дослідженням з метою вивчення PMIS.
“Переважна більшість пацієнтів, навіть найважчі хворі, реагують на лікування і одужують”, – сказав він.
Незвичайні симптоми COVID-19, які ви можете пропустити
- Експерти все ще вивчають симптоми інфекції.
- Втрата відчуття запаху, запаморочення та висип – одні з симптомів COVID-19, на які люди можуть не звернути належної уваги.
- Проблеми з серцево – судинною системою та згортанням крові зараз також стають проблемою для деяких людей із цим захворюванням.
Вся інформація та статистичні дані базуються на загальнодоступних відомостях на момент публікації. Деяка інформація може бути застарілою. Відвідайте наш коронавірусний центр та слідкуйте за нашою сторінкою оновлень у режимі реального часу, щоб отримати найсвіжішу інформацію про пандемію COVID-19.
COVID-19 отримав недобру міжнародну славу як респіраторна інфекція, яка може викликати лихоманку, кашель та утруднене дихання.
Але це не єдині симптоми, пов’язані з новою коронавірусною хворобою.
Деякі люди з COVID-19 мають менш типові симптоми, включаючи нудоту, діарею, марення, ураження, схожі на вітрянку, тощо.
«Очевидно, що респіраторні симптоми, як правило, найпоширеніші, але ми також бачили симптоми, які зачіпають інші системи органів», – сказав «Healthline» Д-р Ерік Сіо-Пена, лікар невідкладної допомоги та директор відділу охорони здоров’я мережі Northwell Health в Нью-Гайд-Парк, Нью-Йорк.
У людей з нетиповими симптомами інфекції також можуть виникати і більш класичні симптоми, такі як лихоманка, м’язові болі, болі у горлі та проблеми з диханням. Повний список симптомів з Центрів контролю та профілактики захворювань (CDC) :
- Лихоманка або озноб
- Кашель
- Задишка або утруднене дихання
- Втома
- М’язовий біль або ломота в тілі
- Головний біль
- Нова втрата смаку або запаху
- Біль у горлі
- Закладеність носа або нежить
- Нудота або блювота
- Діарея
Однак у інших можуть розвиватися лише нетипові симптоми – а у частини людей, які заражаються вірусом, взагалі не виникає ніяких помітних симптомів.
“Вираження вірусної інфекції дуже і дуже широке”,- каже Сіо-Пена.
«Є безсимптомні носії хвороби і їхні організми роблять насправді хорошу роботу, утримуючи її. Є люди з очевидними дуже системними та поганими симптомами. А всі інші знаходяться між ними “, – пояснив він.
Вивчення деяких менш поширених симптомів може допомогти вам розпізнати COVID-19, якщо він розвивається у вас чи у когось із ваших близьких.
Втрата смаку або запаху
Цього місяця Центр контролю та профілактики захворювань додав до свого переліку симптомів COVID-19 “нову втрату смаку або запаху”.
Коли вчені з Каліфорнійського університету в Сан-Дієго вивчили відповіді 59 людей, хворих на COVID-19, вони виявили, що більше двох третин з них повідомили про втрату смаку або запаху.
Ваше відчуття смаку або запаху може бути порушено і іншими хворобами, такими як грип чи сезонна алергія. Але в деяких випадках такі сенсорні зміни можуть бути попереджувальним знаком COVID-19.
Нудота, блювота або діарея
Поки що CDC не додавав нудоту чи інші скарги на проблеми травлення до свого переліку симптомів COVID-19. Однак ранні дослідження показують, що шлунково-кишковий дистрес досить поширений у хворих на COVID-19.
Нещодавно автори нового дослідження з «Stanford Medicine» переглянули медичні записи від 116 людей з позитивним результатом тесту на COVID-19.
Вони виявили, що майже третина з них мали травні симптоми, включаючи втрату апетиту, нудоту, блювоту чи діарею.
Висип, кропив’янка або ураження, схожі на вітрянку
Коли дерматологи в Ломбардії, Італія, дослідили 88 людей з позитивним результатом тесту на COVID-19, вони виявили, що приблизно у 20 відсотків були шкірні симптоми.
Ці шкірні симптоми включали червону висип, обширну кропив’янку або ураження, схожі на вітрянку.
“Пацієнти можуть мати шкірні ураження на стопах чи пальцях ніг або червоні висипання, які на перший погляд можуть нагадувати шкірну інфекцію”, – розповів «Healthline» Д -р Роберт Глаттер, лікар невідкладної допомоги лікарні Ленокс Хілл у Нью -Йорку.
“Багато з цих висипань можуть являти собою поверхневе тромбоутворення або навіть кровотечу на шкірі чи кінцівках”, – сказав Глаттер.
Марення, запаморочення або м’язова слабкість
Згідно з дослідженнями JAMA Neurology, у деяких хворих на COVID-19 також спостерігалась сплутаність свідомості, марення та інші неврологічні симптоми.
М’якші неврологічні симптоми, такі як втрата смаку або нюху, головний біль, запаморочення чи м’язова слабкість, можуть з’являтися на початку хвороби. Пізніше можуть розвинутися важчі неврологічні симптоми.
“Я бачив пацієнтів, у яких спостерігалась сплутаність свідомості та зміна психічного стану”, – казав Глаттер.
“У деяких з них розвинулось [запалення мозку], що потребувало госпіталізації для ретельного неврологічного відстеження”, – додав він.
Серцево – судинні ускладнення
Як свідчать ранні звіти, COVID-19 може підвищити ризик аномального згортання крові.
Коли у маленьких кровоносних судинах стоп чи інших кінцівок утворюються згустки, це може викликати незначні шкірні симптоми.
Коли згустки виникають у легенях, серці чи мозку, це може викликати більш серйозні ускладнення, такі як легенева емболія, інфаркт або інсульт.
«Загалом, тромбоутворення, здається, є значною проблемою, – розповіла «Healthline» Д-р Максин Декстер, спеціаліст з легеневої та критичної допомоги з Kaiser Permanente.
“Ми чуємо повідомлення від наших колег з приймального відділення про пацієнтів із симптомами інсульту та інфаркту, які в кінцевому рахунку виявляються COVID- позитивними “,- сказала вона.
Якщо вірус потрапляє в клітини серця, він також може викликати серцеву інфекцію, відому як міокардит. Ця інфекція може викликати біль у грудях, порушення серцевого ритму і навіть серцеву недостатність.
” Ми бачили деяких більш важких хворих, у яких були серйозні серцеві прояви коронавірусу, і їх було дуже важко лікувати”,- заявила «Healthline» Сіо-Пена.
Щаслива гіпоксія
У деяких люди, які проходили лікування від COVID-19, виявилось дивне явище, яке лікарі назвали «щасливою гіпоксією».
У цих людей був небезпечно низький рівень кисню в крові, що зазвичай спричиняє зниження свідомості. Проте ці хворі були в незвичайно ясній свідомості і почували себе добре.
“Існує невідповідність [між] тим, що ми бачимо на моніторі, і тим, як пацієнт виглядає”, – повідомив журналу «Science Magazine» Рубен Страйер, лікар невідкладної допомоги Медичного центру Маймонідес в Нью -Йорку.
Деякі вчені припускають, що це явище може бути викликане згортанням крові в дрібних судинах легенів, але для перевірки цієї гіпотези потрібні додаткові дослідження.
Вірус має повну свободу дій
За словами Сіо-Пена, широка різноманітність симптомів, пов’язаних з COVID-19, не дивна.
Цей коронавірус настільки новий, що наш організм не сформував до нього імунітету.
В результаті “він отримує повну свободу дій в організмі”,- каже Сіо-Пена. “Потрапивши в легені та кровоток, він може легко пересуватися”.
Потрібні додаткові дослідження, щоб зрозуміти, як вірус впливає на різні клітини організму. Деякі симптоми можуть розвиватися, коли вірус потрапляє в клітини певних систем органів, тоді як інші симптоми можуть бути викликані запаленням, яке виникає внаслідок імунної відповіді організму на інфекцію.
“Події розвиваються так швидко, що важко встигати”, – сказала «Healthline» Декстер. “Відповіді, які я дала, ймовірно, зміняться через тиждень”.
Припинення поширення інфекції
З огляду на широкий спектр наслідків, які може мати новий коронавірус, багато людей, можливо, заразилися ним, не усвідомлюючи цього.
Для ефективного виявлення та ізоляції випадків підтвердженої інфекції необхідно збільшити тестування на вірус, – сказала «Healthline» Декстер.
“Людям потрібно буде регулярно проходити обстеження, а потім ізолюватися, якщо у них чи когось із членів їх сімей діагностують інфекцію”, – сказала вона.
“Поки ми не зможемо проводити широке тестування, ми не зможемо повернути людей безпечно до роботи”, – додала вона.
Наразі Сіо-Пена підкреслює важливість постійного фізичного чи соціального дистанціювання.
«Ми ще не можемо послабити соціальне дистанціювання. Ми отримуємо обнадійливі новини [у Нью -Йорку] про зниження кількості нових випадків інфікування, але це пряма причина та наслідок соціального дистанціювання», – сказав він.
“Ми не можемо отримати медаль за свої справді важкі зусилля в березні та квітні, а потім розслабитися в травні”, – додав він.
7 простих способів захистити себе від COVID-19, коли ви виходите з локдауну.
Дотримання кількох дрібних гігієнічних звичок може забезпечити великий захист від нового коронавірусу, коли ви знову почнете спілкуватися з іншими людьми в громадських місцях.
- Незважаючи на відкриття країн, COVID-19 продовжує поширюватися.
- Дезінфекція мобільних телефонів та інших поверхонь може допомогти вам залишатися у безпеці.
- Використання дезінфікуючих засобів, перелічених EPA, – найкращий спосіб гарантувати безпечне чищення.
Вся інформація та статистичні дані базуються на загальнодоступних відомостях на момент публікації. Деяка інформація може бути застарілою. Відвідайте наш коронавірусний центр та слідкуйте за нашою сторінкою оновлень у режимі реального часу, щоб отримати найсвіжішу інформацію про пандемію COVID-19.
Разом з тим, як країни послаблюють правила фізичного дистанціювання, а все більше і більше громадських місць і служб відкривають свої двері, ви можливо з радістю зустрічаєте цей новий етап.
Проте COVID-19 все ще поширюється.
«На даний момент вірус продовжує непомітно поширюватися, і це становить значну проблему, оскільки ми все ще не впевнені, які наслідки для здоров’я можуть виникнути в результаті інфекції. Поки ми не знаємо, як стався кожен випадок, і не можемо відстежувати перебіг кожного випадку, від вас залежить, чи будете ви захищені », – сказав «Healthline» Джейсон Тетро, мікробіолог та ведучий «Супер-крутого наукового шоу».
Повертаючись у великий світ, зважте на ці поради, щоб уберегти себе від інфекції.
- Продезінфікуйте свій мобільний телефон та комп’ютерні пристрої
Дослідження Deloitte виявило, що середньостатистичний американець перевіряє свій телефон 52 рази на день.
“Згідно з дослідженням Університету Арізони, мобільні телефони несуть в 10 разів більше бактерій, ніж унітази … Тому ми постійно переносимо мікроби та бактерії з нашого телефону на руки/обличчя і навпаки”, – сказала «Healthline» Д-р Джулі Джексон, лікар- дерматолог вищої категорії з Puracy.
Оскільки телефони стали продовженням нас самих, каже Тетро, до них слід ставитися так само, як і до рук.
“Коли ви приходите додому з вулиці, використовуйте дезінфікуючі серветки, щоб тримати телефон в чистоті, після того, як ви помиєте руки”, – сказав він.
Що стосується комп’ютерних пристроїв та подібного обладнання, каже Тетро, якщо вони знаходяться постійно вдома або вони належать лише вам, ризик менший.
«Можливо, достатньо буде дезінфікувати їх рідше. Я б запропонував один раз на день для звичайних пристроїв, таких як планшети, і раз на тиждень – для клавіатур та мишей “, – сказав він.
- Обтирайте окуляри та сонцезахисні окуляри
Під час носіння окулярів ви, швидше за все, часто торкаєтесь їх та свого обличчя.
Хоча щоб з’ясувати, чи може COVID-19 викликати інфікування через очі, необхідні додаткові дослідження, Центри з контролю та профілактики захворювань (CDC) рекомендують уникати торкання рота, носа чи очей немитими руками.
“Вірусні частинки можуть викликати інфекцію при контакті зі слизовими поверхнями, такими як рот і ніс, а останні дослідження показують, що навіть очі можуть бути вхідною точкою інфекції”, – сказала Джексон.
Вона також каже, що чищення окулярів і сонцезахисних окулярів видаляє надлишки бруду, олії та бактерій, які можуть накопичуватися на поверхні, і сприяють появі прищів через оклюзійний контакт зі шкірою.
“Для догляду за SPF сонцезахисними окулярами важливо використовувати відповідний очищувач, який не пошкодить захисну плівку на окулярах”, – сказала Джексон.
Тктро каже, що засоби для чищення окулярів містять поверхнево-активну речовину, яка може руйнувати вірус, знешкоджуючи його.
«Обов’язково почистьте їх, якщо ви провели в них якийсь час серед інших людей», – сказав він.
- Протріть дверні ручки і помийте після цього руки
Чи в своєму домі, чи в автомобілі, скрізь, де ви буваєте, безсумнівно, ви торкаєтесь ручок.
«Якщо ви не впевнені в ступені забруднення поверхні, завжди краще скористатися дезінфікуючим засобом для рук після торкання її. Щодо ручок, то якщо ви не їх власник, чистити їх – не найкраще рішення. Натомість мийте частіше руки », – сказав Тетро.
Стосовно миття рук CDC рекомендують наступне:
- Часто мийте руки водою з милом протягом щонайменше 20 секунд, особливо після того, як ви побували в громадському місці чи після того, як ви продували ніс, кашляли чи чхали.
- Якщо вода з милом недоступні, використовуйте дезінфікуючий засіб для рук, що містить щонайменше 60 відсотків спирту. Нанесіть його на всі поверхні рук і потріть їх разом, поки вони не висохнуть.
- Дезінфікуйте свій гаманець
Ваш гаманець, ймовірно, завжди з вами, куди б ви не пішли. Під час подорожі вони можуть опинятися на різних поверхнях. Проте, на думку Тетро, зовнішня поверхня гаманців може й не бути найбільш зараженою мікробами.
«Я провів певне дослідження, щоб перевірити ступінь забруднення гаманців, і ситуація насправді така, що зазвичай зсередини проблем більше, ніж зовні. Хоча гаманці виступають як переносний засіб, зараженої поверхні зазвичай торкаються не часто “, – сказав він.
Чищення всередині гаманця може бути найкращою формою захисту.
“Для тих, хто хоче бути впевненим у своїй безпеці, дезінфікуючі серветки будуть у пригоді”, – сказав Тетро.
- Періть маски
CDC рекомендує прати маски для обличчя після кожного використання або замочувати їх на 5 хвилин у відбілюючому розчині (якщо відбілювач, який ви використовуєте, призначений для дезінфекції):
- 5 столових ложок (1/3 склянки) побутового відбілювача на галон води кімнатної температури або
- 4 чайні ложки побутового відбілювача на кварту води кімнатної температури
Після замочування ретельно прополощіть маску прохолодною водою чи водою кімнатної температури.
Тетро каже, що ви також можете замочити маски в гарячій воді з милом або миючим засобом приблизно на 10 хвилин.
«Це допоможе вбити вірус, а також видалить будь -який бруд/пил/жир з тканини. В залежності від типу тканини ви також можете використовувати сушарку », – сказав Тетро.
Хоча Джексон знає, що носіння маски є важливим громадським заходом контролю інфекції, вона каже, що дерматологи відзначають збільшення кількості прищів (акне) при регулярному використанні масок, які вони називають «маскне».
«Існує кілька факторів, які потенційно сприяють утворенню прищів через використання масок. Механічні прищі (Acne mechanica) – це тип прищів, які викликає хронічне тертя одягу об шкіру, що зазвичай асоціюється з використанням шолома/капелюха. Тривале використання масок для обличчя потенційно може спричинити появу цього виду прищів від тертя»,-сказала вона.
Інший фактор може мати оклюзійний характер.
«Якщо маску для обличчя використовувати повторно без прання, на ній може накопичитися жир та бактерії. Перекриття обличчя маскою разом із збільшенням жиру, бактерій та вологою під маскою може сприяти закупоренню пор, що призводить до появи прищів », – каже Джексон.
- Застосовуйте захисний бар’єр у громадському транспорті
Якщо вам доводиться користуватися громадським транспортом, щоб дістатися до роботи чи в інші місця, CDC пропонує дотримуватися належної гігієни рук і соціального дистанціювання та носити маску.
«Ми десятиліттями знаємо, що бар’єрний захист допомагає запобігти поширенню інфекційних хвороб. Те саме стосується і коронавірусу. Маючи його завжди при собі, ви можете бути впевнені, що ризик для вас буде меншим “, – сказав Тетро.
Він пропонує завжди мати бар’єрний засіб напоготові.
«Вам не обов’язково носити його на обличчі весь час, але якщо ви спостерігаєте процес виділення збудників інфекції чиїмсь організмом і не може відійти від ураженої зони, ви можете закрити ним свій ніс і рот, щоб знизити ризик зараження “, – сказав Тетро.
І завжди майте напоготові дезінфікуючий засіб для рук.
“Потурбуйтесь про вміст в ньому спирту на рівні 62% – 70% і тримайте його на руках протягом 15 секунд, і все буде добре”, – сказав Тетро.
- Знайдіть належні дезінфікуючі засоби
Боб Рейнольдс, старший директор технічних служб компанії Zep, дистриб’ютора миючих розчинів, що знаходиться в Атланті, штат Джорджія, каже, що люди часто роблять помилки при купівлі та використанні дезінфікуючих засобів.
“Не усвідомлюючи, споживачі схильні схопити продукт, розбризкати його на поверхні та витерти, перш ніж ознайомитись з ним та його етикеткою”, – сказав «Healthline» Рейнольдс.
Він каже, що нехтування часом, протягом якого продукт повинен залишатися на поверхні згідно з вказівкою Агентства з охорони навколишнього середовища (EPA), – це ще одна помилка.
“Це важливий фактор, щоб належним чином знезаразити поверхню, оскільки за інструкціями продукт повинен залишатися на поверхні певний час “, – каже Рейнольдс.
Щоб визначити, чи дезінфікуючий продукт зареєстрований у EPA, пошукайте його в списку EPA, який містить продукти, що відповідають критеріям EPA щодо використання проти COVID-19.
“Під час пошуку у списку EPA вам потрібно вказати реєстраційний номер EPA для товару, [тому що] назва бренду компанії та назва продукту можуть не бути вказані”, – каже Рейнольдс.
Ви перевантажені? У вас стрес? Чому ви можете відчувати кризову втому.
Коли стрес стає хронічним і триває тижнями, місяцями або роками, він може мати шкідливі наслідки і призвести до кризової втоми.
- Поточні події, такі як пандемія COVID-19 та політичні протести, змусили людей відчувати багато сильних емоцій, таких як страх, тривога та гнів.
- З часом неослабний стрес може викликати у людей відчуття емоційного ступору або втоми.
- Ці почуття отримали назву «кризова втома».
- Експерти кажуть, що за допомогою деяких заходів можна пом’якшити наслідки.
Вся інформація та статистичні дані базуються на загальнодоступних відомостях на момент публікації. Деяка інформація може бути застарілою. Відвідайте наш коронавірусний центр та слідкуйте за нашою сторінкою оновлень у режимі реального часу, щоб отримати найсвіжішу інформацію про пандемію COVID-19.
2020 рік був для багатьох важким.
Пандемія COVID-19 вже кілька місяців є серйозним джерелом занепокоєння та стресу, і кінця їй не видно.
На додаток до цього, відбулися протести, як мирні, так і жорстокі, оскільки люди прагнуть знайти справедливість після смерті Джорджа Флойда.
Через неослабний стрес через ці події багато хто відчуває цілий ряд негативних емоцій, таких як смуток, тривога, гнів та страх. А у інших вони просто вкликали відчуття оніміння чи втоми.
Цей емоційний стан отримав назву «кризова втома».
Що таке кризова втома?
За словами Д-ра Петроса Левуніса, професора та завідувача кафедрою психіатрії Медичної школи Ратгерса в Нью -Джерсі, ми проходимо чотири етапи у реакції на кризу.
Спочатку йде героїчна фаза. “Тут усі збираються разом, і люди дуже активно намагаються реагувати, роблячи те, що потрібно робити під час кризи”, – сказав Левуніс.
Далі – фаза медового місяця, коли люди почуваються добре, будучи частиною спільноти.
“Незмінно після цього – фаза розчарування”, – каже Левуніс, “куди ми вступаємо зараз… і саме тоді ми стикаємося з кризовою втомою”.
Ця фаза може тривати кілька місяців, додає він, і люди почувають себе дуже погано в цей час, доки не почнуть працювати над відновленням та відбудовою після того, як криза мине.
Щодо того, чому виникає кризова втома, Д-р філософії Фірдаус С.Дабхар, професор кафедри психіатрії та поведінкових наук та Міждисциплінарного онкологічного центру Сильвестра, при Медичній школі Міллера Університету Майамі, сказав: “Реакція боротьби або втечі, чи короткочасний стрес,- наш друг.
«Реакція біологічного стресу може захистити нас під час складних ситуацій або криз.
“Однак, коли стрес стає хронічним і триває тижнями, місяцями або роками, він може мати шкідливі наслідки, а особливо в повторюваних чи важких випадках може призвести до кризової втоми”.
До того ж, Левуніс далі пояснив, люди вкладають багато енергії на ранніх етапах стресу, але людський організм не може тривалий час підтримувати високий рівень адреналіну, що робить зрив неминучим.
Які симптоми кризової втоми?
Левуніс сказав, що симптоми можуть йти в одному з двох напрямків.
“Один з них – це перезбудження чи підвищена тривожність, стан, коли люди дратівливі, і будь -яка дрібниця може їх завести”, – сказав він.
«Навіть нагадування про кризу може призвести до невідповідної емоційної реакції людини.
«З іншого боку, – сказав Левуніс, – і це вагоміше і серйозніше, а також важче для діагностики, – це коли люди заглиблюються в себе.
«Замість високої тривожності вони не виявляють ніякої тривоги чи змиряються з кризою і, здається, що криза чи ситуація їх зовсім не турбує.
“Вони не виявляють занепокоєння щодо того, що потрібно робити, чи наслідків, які можуть виникнути в результаті кризи”.
Можуть виникати і інші симптоми, такі як зміни у режимі сну, зміни апетиту та порушення нормальних звичок людини.
Що з цим зробити?
Левуніс сказав, що хоча ми не завжди можемо уникнути кризової втоми, ми можемо дещо зробити, щоб покращити ситуацію.
Він пропонує наступні речі:
- Подбайте про чотири основи фізичного здоров’я. Це харчування, сон, секс та фізичні вправи, пояснив Левуніс.
- Підтримуйте зв’язок з друзями, родиною та суспільством в цілому. Він запропонував використовувати електронні пристрої для підтримки зв’язку під час режиму соціального чи фізичного дистанціювання.
- Постарайтеся зберегти свій звичний розпорядок. Це допоможе вам зберегти відчуття нормальності у вашому житті.
На додаток до цих пропозицій, Дабхар додав:
- Обмежте доступ до ЗМІ. “Важливо бути освіченим та в курсі подій, – сказав він, – … але не стежте за новинам цілодобово”.
- Намагайтеся замінити емоції гніву та ненависті справжнім почуттям вдячності та любові. Хоча це важко, але, ймовірно, це зменшить страх, тривогу, стрес та будь-яку втому, включаючи кризову, – сказав він.
- Займіться улюбленою діяльністю, яку можете безпечно робити. Це може бути щось подібне до мистецтва, риболовлі або навіть духовних занять. “Сенс в тому, щоб займатися чимось, що може привести вас в” хороше “місце подалі від постійного бомбардування поганими новинами”, – сказав Дабхар.
- Спробуйте зайнятися йогою чи медитацією. Ці методи пов’язані зі зменшенням стресу та покращенням самопочуття.
І Дабхар, і Левуніс вважають, що якщо цих заходів самодопомоги недостатньо, важливо звернутися за допомогою до фахівця з питань психічного здоров’я.
Якщо ви відчуваєте такі симптоми, як втрата або набір ваги, поганий сон або вам просто не вдається виконувати свої функції у повсякденному житті, – це все ознаки того, що ви, можливо, потребуєте додаткової допомоги, сказав Левуніс.
Дабхар також вважає важливим усвідомити, що, можливо, вам не знадобиться тривала допомога фахівця з питань психічного здоров’я.
“У багатьох випадках належне управління протягом короткого періоду часу може вивести вас на правильний шлях та допомогти уникнути подальших проблем”, – сказав він.
Підсумок
Хоча ми спочатку добре реагуємо на кризу, виробляючи більше гормонів стресу, які допомагають нам з нею впоратися, ми не можемо перебувати в такому стані тривалий час. Врешті-решт ми отримаємо так звану «кризову втому».
Є багато кроків, які ми можемо вжити для пом’якшення кризової втоми, наприклад, подбати про своє фізичне здоров’я та підтримувати зв’язки з друзями та родиною.
Однак, якщо це не допомагає, експерти рекомендують вам поговорити з фахівцем з питань психічного здоров’я.